Tratamento
Doenças Valvares e Gestação
3 de agosto de 2020TAVR em Bicúspide
6 de agosto de 2020[vc_row type=”in_container” full_screen_row_position=”middle” scene_position=”center” text_color=”dark” text_align=”left” overlay_strength=”0.3″ shape_divider_position=”bottom” bg_image_animation=”none”][vc_column column_padding=”no-extra-padding” column_padding_position=”all” background_color_opacity=”1″ background_hover_color_opacity=”1″ column_link_target=”_self” column_shadow=”none” column_border_radius=”none” width=”1/1″ tablet_width_inherit=”default” tablet_text_alignment=”default” phone_text_alignment=”default” column_border_width=”none” column_border_style=”solid” bg_image_animation=”none”][vc_column_text]
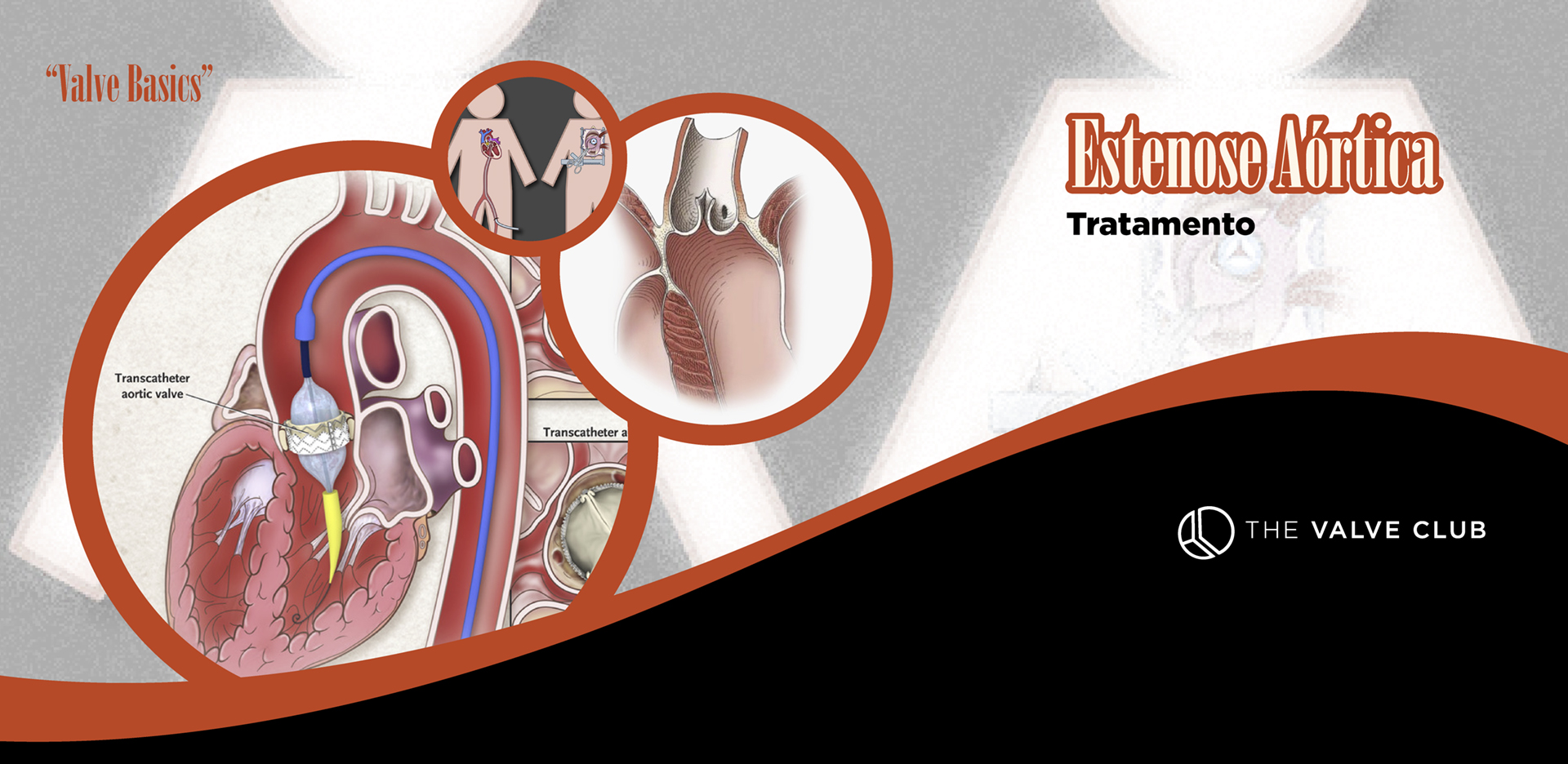
Tratamento
Tratamento Clínico[/vc_column_text][vc_column_text]
O tratamento clínico nunca deve postergar uma indicação de intervenção em um paciente portador de estenose aórtica. Por mais que não haja interferência direta na curva de evolução da valvopatia, as outras comorbidades que de uma forma ou de outra interferiram na evolução da doença devem ser tratados, como hipertensão arterial, diabetes, etc, mas sabendo que essa medida não terá impacto na valvopatia em si e nem deve alterar a conduta de intervenção, uma vez que tenha sido tomada.
O ecocardiograma é o exame de escolha para estabelecer o diagnóstico, avaliar a gravidade e possíveis repercussões. Em casos de gravidade discreta, a repetição do exame pode se dar de 3-3 anos, chegando a casos mais severos com repetição a cada 6 meses ou em caso de mudança de sintomatologia. Casos severos devem ser orientados a não realizar atividade física de alta intensidade, nem competitiva.
Paciente sintomáticos com estenose aórtica importante são candidatos a intervenção, visto o tratamento clínico isolado não trazer benefícios de sobrevida. Para o uso isolado do tratamento clínico, ficam os pacientes que são inoperáveis e que também apresentam contraindicações a realização de TAVR. Em alguns casos, também incluímos aqueles que se negam a se submeter a procedimentos por diversas razões.
O uso de diuréticos pode ser benéfico, tanto como ponte até o dia da realização da intervenção, como no acompanhamento paliativo, mas devemos ter cuidado visto o débito cardíaco fixo desses pacientes. Situação similar aos beta-bloqueadores cardiosseletivos e os inibidores da ECA, que tem papel vasodilatador, mas tem impacto positivo fundamental nos portadores de disfunção sistólica do ventrículo esquerdo. Nesses casos, devemos iniciar com doses baixas e irmos titulando cuidadosamente.
A ocorrência de fibrilação atrial deve ser prontamente tratada, preferencialmente com controle de ritmo. A contração atrial é responsável por algo em torno de 25% do débito, que em pacientes com estenose aórtica, é difícil de se elevar. A anticoagulação também deve ser iniciada, preferencialmente com antagonistas da vitamina K. O uso dos DOACs não é contraindicação, mas devem ser usados com cautela, por temos poucos trabalhos nesse grupo de pacientes antes da intervenção.
Tratamento intervencionista
Crianças e adolescentes com acometimento reumático podem se submeter a valvotomia percutânea com balão e acompanhamento de perto. Devemos evitar a indicação de troca valvar muito cedo nesses casos, devido a algumas complicações esperadas. Em caso de implante de biopróteses, degeneração em 1-2 anos e em caso de prótese mecânica, complicações tromboembólicas e hemorrágicas e a inexorável evolução para mismatch, ou desproporção prótese-paciente, visto que o indivíduo cresce, mas a prótese não.
Nos adultos a indicação de intervenção é precisa nos pacientes sintomáticos e com lesão grave, ou seja, estágio D da AHA. Nesse cenário, o uso de que tipo de prótese ou que tipo de procedimento é a discussão. Pacientes jovens (<50 anos) devem ter indicação de implante de prótese mecânica, exceto se contraindicação formal ao uso do anticoagulante. Indivíduos idosos (>70 anos) tem preferência pelo implante de bioprótese, pois nesse grupo apresentam durabilidade superior. Àqueles casos com moderado ou elevado risco cirúrgico, devem ser avaliados em reunião de Heart Team e podem ter indicação de TAVR, mas ressaltando que é obrigatória a idade acima de 70 anos para esse tipo de procedimento, com o material tecnológico que dispomos atualmente (2020).
Pacientes sintomáticos com queda da fração de ejeção (estágio D2) e aqueles assintomáticos também com deterioração sistólica (Estágio C2) devem ser encaminhados para procedimento, mas com evidência menor do que o estágio D1 discutido no último parágrafo. Tratam-se de pacientes com maior gravidade e desfechos piores, mesmo com correção cirúrgica, quando comparados àqueles com fração de ejeção preservada. Os critérios para indicação de qual prótese e qual procedimento são similares ao dito anteriormente.
Pacientes em estágio D3, ou low-flow paradoxal parece que são beneficiados com a intervenção, principalmente quando apresentam elevada calcificação valvar, mas são estudos menores e que ainda carecem de maior metodologia científica.
Pacientes assintomáticos de baixo risco cirúrgico e com fração de ejeção preservada (estágio C1), podem ter a correção indicada em determinados casos. Situações que configuram o paciente como grau “muito importante” aumentam a força de indicação sendo:
- Velocidade máxima > 5m/s
- Gradiente médio > 60mmHg
E em menor grau:
- Velocidade de progressão anual elevada
- Hipertrofia muito intensa
- Intensa calcificação no escore de cálcio da valva aórtica.
Pacientes que serão submetidos a revascularização cirúrgica do miocárdio ou que terão outra valvopatia abordada, devem ter a valva aórtica trocada no mesmo tempo cirúrgico em caso de lesão moderada a importante, independente da presença de sintomas ou repercussão hemodinâmica.
Ao indicar algum procedimento intervencionista, devemos conversar abertamente com paciente e família sobre riscos e benefícios esperados. Fatores de risco associados a elevadas taxas de morbimortalidade são classe da NYHA, disfunção sistólica do ventrículo esquerdo, idade avançada e doença arterial coronariana associada. A experiência do centro referência também deve ser levado em consideração para a adequada indicação de determinado procedimento.
[/vc_column_text][vc_column_text]Literatura sugerida:
1 – Otto CM, Bonow RO. A Valvular Heart Disease – A companion to Braunwald’s Heart Disease. Fourth Edition, 2014.[/vc_column_text][image_with_animation image_url=”6177″ alignment=”center” animation=”Fade In” border_radius=”none” box_shadow=”none” max_width=”100%”][/vc_column][/vc_row]